Wann können wir diesen Corona-Spuk endgültig hinter uns lassen?

Erinnern Sie sich noch an die Aufhebung des Lockdowns im Frühling 2020? Viele hielten diesen Moment damals für das Ende der Pandemie. Einige dokumentierten ihren Rückblick auf die Krise in Büchern. Für andere war die Krise schon vor dem Lockdown vorbei gewesen; diese Sicht wurde gar in einem Film festgehalten. Schnelle Öffnungen wurden gefordert, eine Rückkehr zur Normalität. Alle hätten genug gelitten, mehr liege absolut nicht drin. Finanzierbar wären weitere Massnahmen zudem auch nicht.
Hätte damals jemand davor gewarnt, dass wir in 2021 noch monatelange Restaurant- und Geschäftsschliessungen erleben würden, wäre er wohl für verrückt erklärt worden. Ebenfalls, wer Erwartungen geäussert hätte, dass noch mindestens fünfmal mehr Menschen an COVID-19 sterben würden als bisher.
Wir befinden uns nun wieder in einer ähnlichen Situation. Für einige scheint die Pandemie vorbei. Andere warnen, dass sie uns noch lange beschäftigen könnte. Wer nun vor Massnahmen bis in 2022 hinein warnt, würde erneut in die Anstalt verwiesen.
Was können wir also realistischerweise erwarten? Bis wann wird uns diese Pandemie noch beschäftigen? Wann werden wir auf sämtliche Massnahmen verzichten können und wieder ein vollständig normales Leben führen?
Das können wir dann, wenn wir die berühmte Herdenimmunität erreicht haben. Wann wird das sein? Was braucht es dazu? Dieser Text versucht, Antworten zu liefern.
Was braucht es für Herdenimmunität?
Herdenimmunität wird dann erreicht, wenn ein genügend grosser Anteil der Bevölkerung Immunität erworben hat gegenüber dem Virus. Die kann durch frühere Infektion oder durch Impfung erzielt worden sein. Konnte Herdenimmunität hergestellt werden, so infiziert ein Angesteckter im Schnitt weniger als eine weitere Person. Das Virus verschwindet so allmählich, auch ohne restriktive Massnahmen. Damit werden auch die geschützt, die sich nicht impfen lassen können.
Die zentrale Frage ist nun, wie gross dieser immune Anteil der Bevölkerung sein muss, damit Herdenimmunität möglich ist. Das hängt davon ab, an wie viele Menschen ein Angesteckter das Virus im Schnitt weitergibt.
Damit wären wir wieder beim bekannten Reproduktionswert R. Oder genauer der Basisreproduktionszahl R0. Diese beschreibt, wie viele Menschen eine infizierte Person im Schnitt ansteckt am Anfang der Virusverbreitung, wenn noch niemand gegen den Erreger immun ist und auch noch keine Massnahmen ergriffen worden sind, um die Ausbreitung zu unterbinden.
Bei SARS-CoV-2 wird R0 auf 2–3 geschätzt. Eine infizierte Person steckt also im Schnitt 2–3 weitere Menschen an. Um Herdenimmunität zu erreichen, muss eine Person aber weniger als einen Kontakt anstecken.
Nehmen wir an, dass ein Prozentsatz P der Bevölkerung immun ist, dann verbleibt nur noch ein Anteil von 1–P, der weiterhin angesteckt werden kann. Ein Infizierter steckt im Schnitt also nicht mehr R0 Leute an, sondern nur R0 * (1–P). Ist R0 * (1–P) = 1, so haben wir den Schwellenwert zur Herdenimmunität erreicht.
Stellt man diese Formel etwas um, so ergibt sich P = 1–(1/R0). Wenn wir R0 kennen, können wir damit berechnen, welcher Anteil der Bevölkerung immun sein muss, um Herdenimmunität herzustellen.
Bei R0 = 2.5 wäre dies P = 1–(1/2.5) = 60%. Mit anderen Werten von R0 würden sich folgende Schwellenwerte ergeben:
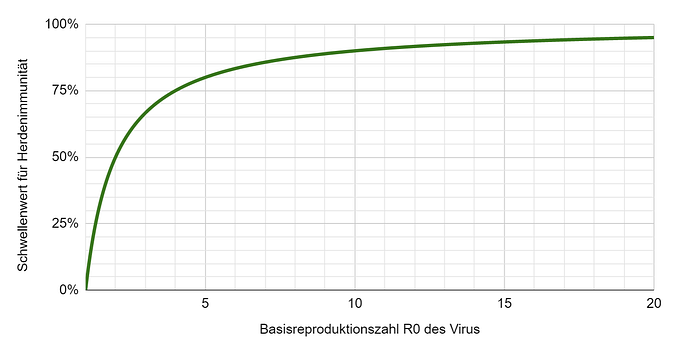
Für Masern beträgt R0 beispielsweise 12–18. Der Schwellenwert für Herdenimmunität steigt also auf bis zu 95%.
Beim Coronavirus kommen nun noch die neuen Varianten ins Spiel. Sind diese 35–50% ansteckender, so liegt R0 für die neuen Varianten zwischen 2.7 und 4.5. Bei 4.5 würde ein Schwellenwert der Herdenimmunität von 78% resultieren.
Diese Berechnungen sind erste grobe Abschätzungen basierend auf Durchschnitten. In der Realität kommt es auch darauf an, wer geimpft wird. So können mit Impfungen besonders gefährdeter älterer Menschen zwar mehr schwere Verläufe verhindert werden, doch tragen diese Personen typischerweise wenig zur Verbreitung des Virus bei. Ginge es uns in erster Linie darum, die Ausbreitung des Virus zu verlangsamen, so müssten wir zuerst die Menschen impfen, die mit besonders vielen anderen in nahen Kontakt kommen.
Zudem spielen hier in der Praxis noch mehrere andere Faktoren mit. So sinkt die effektive Reproduktionszahl Re (oder R(t), um zu zeigen, dass sie von der Zeit abhängt) tiefer als R0. Unsere Berechnung des Schwellenwertes wäre also konservativ und Herdenimmunität könnte schon mit einem tieferen Anteil der Bevölkerung sichergestellt werden.
Andererseits ist Immunität nicht wirklich der entscheidende Faktor. Es geht weniger darum, ob eine Person vor Krankheit geschützt ist, sondern mehr darum, ob sie das Virus noch weitergeben kann. Wir werden uns diesen Faktoren später noch genauer widmen.
Wie erreichen wir Herdenimmunität?
Herdenimmunität kann grundsätzlich auf zwei verschiedenen Wegen erreicht werden: indem genügend viele Menschen eine Infektion durchgemacht haben oder geimpft worden sind.
Den ersten Ansatz (oft mit dem Wort “Durchseuchung” beschrieben, welches ich ganz schrecklich finde, weil es üblicherweise von Privilegierten verwendet wird, um zu fordern, dass andere möglichst schnell und effizient krank gemacht werden) haben einige Länder in der Anfangsphase der Pandemie propagiert. Grossbritannien und Schweden gehörten beispielsweise dazu. “Perhaps you could sort of take it on the chin, take it all in one go, and allow the disease, as it were, to move through the population.”, erklärte Premierminister Boris Johnson in einem TV-Interview im März 2020. Auch Donald Trump schwärmte von der Erreichung von Herdenimmunität ohne Impfung, nannte sie aber “herd mentality”.
Diese Strategie musste bald wieder aufgegeben werden, da die Zahl von Hospitalisierten und Toten schnell anstieg. Stirbt 1% der Bevölkerung, so wären dies im Vereinigten Königreich über 600’000 Menschen, in den USA über 3 Millionen. Und unter den Überlebenden wären bei zig Millionen Langzeitfolgen zu erwarten.
Dass Zehntausende ältere Menschen einer Durchseuchung zum Opfer fallen würden, haben bei uns in der Schweiz unterdessen auch die erkannt, die anfänglich besonders begeistert waren von einem Vorgehen, welches dem Virus einfach freien Lauf gelassen hätte. Einige behaupten weiterhin, man könne die Risikogruppen abschotten und dem Rest ein normales Leben ermöglichen. Aber das funktioniert so einfach leider nicht; keinem Land ist so eine Strategie gelungen.
Sind die über 70-Jährigen erst mal geimpft, werden die Durchseucher wieder auf den Plan treten und Öffnungen fordern. Schliesslich bestünde für den Rest der Bevölkerung keine Gefahr. Aber ist dies tatsächlich der Fall?
Bisher sind gemäss Zahlen des BAG etwas über 9’000 Menschen unter 70 wegen COVID-19 hospitalisiert worden. Aufgrund der Erkenntnisse mehrerer aktueller wissenschaftlicher Studien lässt sich schätzen, dass der Anteil der Bevölkerung in der Schweiz, der bereits eine Coronavirusinfektion durchgemacht hat, unter 20% liegt. Grob geschätzt würden wir also erwarten, dass bei einer Durchseuchung der Bevölkerung nach Impfung der über 70-Jährigen viermal mehr Menschen unter 70 eine Spitalbehandlung benötigen würden als bis heute. Das wären 36’000. Bei dieser Abschätzung gehen wir vom Verhalten des Wildtyps aus; neue Varianten mit schwereren Verläufen könnten diese Zahl noch weiter erhöhen.
Dominieren bis dann die neuen Varianten und lässt man ihnen freien Lauf, so würden grosse Teile der Bevölkerung innerhalb weniger Wochen angesteckt. Diese 36’000 Menschen unter 70, die in einem Spital behandelt werden müssten, würden alle im selben Zeitraum von wenigen Wochen eingeliefert. Und werden mehrere Tage oder gar Wochen in Behandlung bleiben müssen. Wir erinnern uns, dass wir landesweit etwa 1’000 Intensivbetten zur Verfügung haben. Unter diesen Umständen ist zu befürchten, dass Tausende Familienmütter und -Väter sterben würden, weil schlichtweg keine Spitalbetten für sie zur Verfügung stehen (in England sind bereits viele jüngere Menschen auf den Intensivstationen). Wer ein paar Wochen Fernunterricht für unzumutbar hält, sollte sich überlegen, wie sich der Verlust eines Elternteils auf ein Kind auswirkt.
Es würde nicht gut enden, wenn wir alles öffnen. Und die Langzeitfolgen, die eine noch viel grössere Anzahl von Mitbürgern betreffen würden, haben wir uns noch gar nicht angeschaut. Es wird also auch nach Impfung der Risikogruppen wichtig bleiben, Fallzahlen tief zu halten. Je härtere Massnahmen wir ergreifen, desto kürzer sind sie nötig und desto schneller können wir wieder Schritte zurück zur Normalität wagen.
Wie schnell können wir genügend Menschen impfen?
Die Impfung ist der einzige gangbare Weg zur Herdenimmunität, der nicht Tausende weitere Todesopfer fordert und Hunderttausende mit Langzeitfolgen belastet. Wie lange wird es also dauern, bis wir genügend viele Menschen geimpft haben werden?
An dieser Stelle müssen wir nochmal zur Mathematik zurückkommen. Wie wir schon gesehen haben, muss für einen immunen Anteil P der Bevölkerung R0 * (1–P) = 1 gelten, damit Herdenimmunität ermöglicht wird. Nun wirken Impfungen aber leider nicht in 100% der Fälle. Von den mRNA-Impfstoffen von Pfizer/BioNTech und Moderna wissen wir, dass sie eine Schutzwirkung von 90–95% aufweisen (für den Wildtyp, die alte Variante…). Dies bezieht sich jedoch darauf, mit welcher Wahrscheinlichkeit sie schwere Krankheitsverläufe verhindern.
Die Frage hier ist aber, zu welchem Grad sie weitere Ansteckungen zu verhindern vermögen. Es könnte sein, dass ein Teil der Geimpften zwar selbst nicht krank wird, aber trotzdem das Virus noch an andere weitergeben kann. Wir drücken diese Unsicherheit durch einen weiteren Parameter aus: W ist die Wahrscheinlichkeit, dass die Impfung Ansteckungen verhindert. Damit erweitern wir die Formel nun auf R0 * (1–P*W) = 1. Jeder Infizierte steckt im Schnitt grundsätzlich R0 Menschen an. Je mehr Menschen geimpft sind (P) und je wirksamer die Impfung ist (W), desto mehr wird der effektive R-Wert reduziert.
Schieben wir die Bestandteile der Formel etwas rum, so ergibt sich für den Schwellenwert der Herdenimmunität P = (1/W) * (1–1/R0).
Über Parameter W wissen wir leider noch wenig. Aber wir können annehmen, dass R0 der neuen Varianten wohl in etwa zwischen 2.7 und 4.5 liegt. Zeichnen wir also für beide dieser Extreme eine Kurve, die aufzeigt, wie sich der Schwellenwert in Abhängigkeit von W verhält:
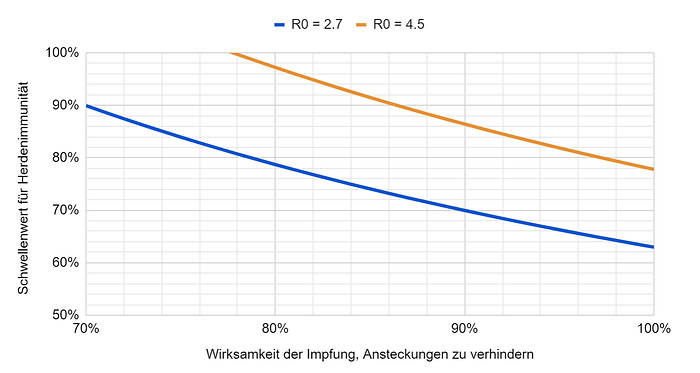
Ist die Impfung 90% wirksam, um weitere Ansteckungen zu verhindern, so liegt der Schwellenwert für Herdenimmunität zwischen 70% und 86%. Gelingt ihr das nur in 80% der Fälle, so verschiebt sich diese Spanne auf 79–97%. Nehmen wir für R0 den Mittelwert 3.6 zwischen 2.7 und 4.5 an und 90% Wirksamkeit der Impfung, so müssten 80% der Bevölkerung geimpft werden.
Könnten wir diesen Wert erreichen? Und wie lange würde das dauern? Bisher bestehen Verträge für Lieferung folgender Impfstoffe:
- Pfizer/BioNTech: 3 Millionen Dosen, erst 330’000 geliefert (Impfstoff zugelassen)
- Moderna: 13.5 Millionen Dosen, erst 200’000 geliefert (zugelassen)
- AstraZeneca: 5.3 Millionen Dosen, Liefertermine unklar (abhängig von EU, schätzungsweise 10% der bestellten Dosen im ersten Quartal zu erwarten, noch nicht zugelassen)
- Curevac: 5 Millionen Dosen, frühestens ab April 2021 (noch nicht zugelassen)
- Novavax: 6 Millionen Dosen, frühestens ab April 2021 (noch nicht zugelassen)
Wir haben also mehr als 30 Millionen Impfdosen in Aussicht. Es wird jedoch mindestens Monate dauern, bis diese auch geliefert werden. Zudem sind mehrere dieser Impfstoffe in der Schweiz noch gar nicht zugelassen.
Bisher können mit den vorhandenen 530’000 Dosen 265’000 Menschen mit je zwei Dosen geimpft werden. Das sind 3% der Bevölkerung. Bis wann wie viele zusätzliche Impfdosen verfügbar sein werden, ist leider noch völlig unklar.
Am 21. Januar erklärte Bundesrat Berset vor den Medien “Es muss möglich sein, jeden Tag 525 von 100’000 Einwohnern zu impfen — und das sieben Tage in der Woche.”. Dieses Ziel wurde unterdessen bereits runterkorrigiert. Aber gehen wir davon aus, dass wir eine derartige Impfgeschwindigkeit tatsächlich erreichen, wenn die Impfdosen denn mal da sind. Das wären etwa 45’000 Impfungen pro Tag.
Aber jeder muss zweimal gepiekst werden. Im Schnitt werden also 22’500 Menschen pro Tag geimpft werden können unter diesen Annahmen. Wie lange würde es dauern, bis wir 80% der Bevölkerung erreicht haben? Das wären etwa 6.8 Millionen Menschen. Sie zu impfen, würde um die 300 Tage dauern, 10 Monate. Wir müssten uns also bis Dezember 2021 gedulden — wenn ab sofort keinerlei Lieferengpässe auftreten, ansonsten würde es noch länger dauern.
Wir müssen möglichst schnell die Logistik und Infrastruktur aufbauen, um deutlich mehr Menschen pro Tag impfen zu können. Und dabei sollten wir keine Kosten scheuen. Der Impfverzug kostet die Schweiz gemäss Schätzungen bis zu 100 Millionen Franken pro Tag.
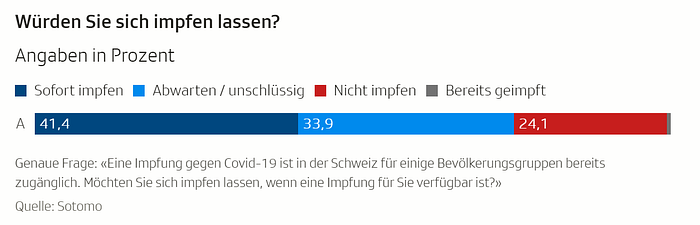
Leider wären damit noch nicht alle Probleme gelöst. Die nächste Herausforderung ist die Impfwilligkeit. Zwar ist diese in den letzten Wochen gemäss Umfragen markant angestiegen, doch wären aktuell lediglich 41% zu einer Impfung bereit. 34% wollen abwarten und 24% sich gar nicht impfen lassen.
16% der Bevölkerung sind gemäss Bundesamt für Statistik unter 16 Jahre alt. Für sie gibt es noch gar keine zugelassenen Corona-Impfstoffe. Sie könnten sich also noch nicht impfen lassen, selbst wenn sie dies wollten.
Was könnte uns einen Strich durch die Rechnung machen?
Es ist noch nicht klar, wie lange Immunität anhält, weder nach Infektion noch nach Impfung. Sollte der Impfschutz über Zeit nachlassen, so könnte es nötig werden, Impfungen regelmässig zu wiederholen. Haben wir Herdenimmunität gemäss der Berechnungen schweizweit erreicht und können sie auch beibehalten mit Auffrischungs-Impfungen, könnte es trotzdem noch zu lokalen Ausbrüchen kommen, falls Impfraten nicht gleichmässig verteilt sind. Es könnten Gebiete oder Gemeinschaften mit tiefen Impfraten entstehen, wo weiterhin signifikante Ausbrüche möglich sind.
Zudem könnten bestehende Impfungen gegen neue Virusmutationen weniger wirksam oder gar völlig machtlos sein. So hat Südafrika soeben die Nutzung des AstraZeneca-Impfstoffs eingestellt, weil er sich gegen die dort entstandene Variante B.1.351 als zu wenig effektiv erwiesen hat. B.1.351 wurde unterdessen schon in mehr als 30 Ländern (auch in der Schweiz) nachgewiesen, wird also vermutlich bald die ganze Welt betreffen.
Es wird nicht bei den bereits weit bekannten neuen Varianten bleiben, weitere Mutationen sind gewiss. Haben Sie beispielsweise schon von der besonders ansteckenden Neuseeland-Mutation gehört? Oder von der 50% tödlicheren koreanischen Variante? Ich auch nicht, die gibt es nämlich beide nicht. In Ländern, die das Virus in Schach halten können und Fallzahlen tief halten, gibt es keine neuen Mutationen.
Woher kommen die besorgniserregenden Mutationen? Aus Grossbritannien. Aus Südafrika. Aus Brasilien. Aus Kalifornien. Alles Gebiete mit sehr hohen Fallzahlen. Brasilien hatte bisher etwa 9.5 Millionen bestätigte Fälle. Grossbritannien 4 Millionen. Kalifornien 3.3 Millionen. Südafrika 1.5 Millionen. Jeder dieser Fälle ist eine weitere Chance für das Virus, sich zu verändern. In Neuseeland, Australien, Südkorea, Taiwan, Vietnam, Thailand, Singapur und der Mongolei gab es bisher insgesamt etwa 0.2 Millionen Fälle. Das ist weniger als die Hälfte der Fälle, die wir bislang alleine in der Schweiz zählten. Obwohl diese Länder gemeinsam eine mehr als dreissigmal grösse Bevölkerung aufweisen.
SARS-CoV-2 ist vergleichsweise harmlos, wenn man bedenkt, wie gefährlich andere Viren sein könnten. Die aktuelle Krise ist eine “Anfänger-Pandemie”, wie einige Kommentatoren bemerkten. Wir können mit ihr üben und uns auf weniger zurückhaltende Viren der Zukunft vorbereiten. Diese zukünftigen Viren könnten auch Mutationen von SARS-CoV-2 sein. Und deren erhöhte Gefährlichkeit ist keinesfalls auf 50% stärkere Ansteckungsfähigkeit oder 30% höhere Fallsterblichkeit beschränkt. Wie eine neue Studie zeigt, könnten zukünftige Mutationen um ein Vielfaches gefährlicher sein.
Um die Entstehung weiterer und noch gefährlicherer Mutationen zu verhindern, müssen wir Fallzahlen möglichst schnell senken und tief halten. Und das nicht nur bei uns, sondern idealerweise weltweit. Und wir sollten auch ein Interesse haben an Impffortschritten in anderen Ländern, insbesondere in den ärmeren, in denen das Virus grassiert. Bilden sich dort nämlich Nährböden für neue Mutationen, so wären wir selbst nach Erreichung von Herdenimmunität in der Schweiz nicht sicher. Die Einfuhr neuer Mutationen, die die Impfung überlisten, würde weiterhin eine Gefahr für uns darstellen und könnte erneut zu starken Infektionswellen mit entsprechenden Hospitalisationen und Todesfallzahlen führen. Wir müssten uns vom Rest der Welt komplett abschotten, um dieses Risiko auszuschliessen.
Was bedeutet dies nun alles?
So schnell wird die Pandemie leider nicht vorbei sein. Es wird noch Monate dauern, bis eine vollständige Rückkehr zum gewohnten Leben möglich ist. Weitere Virusmutationen, gegen die bestehende Impfungen nicht ankommen, könnten die Pandemie noch mehr in die Länge ziehen, im schlimmsten Fall um mehrere Jahre.
Der einzige verlässliche Ausweg ist eine schnelle Reduktion der Fallzahlen und dann ein umfassendes und konsequentes Massnahmenpaket, um Fallzahlen langfristig tief zu halten. Damit minimieren wir auch das Risiko der Entstehung neuer Varianten. Idealerweise arbeiten wir hierbei zusammen mit unseren Nachbarn in Europa und ziehen gemeinsam am selben Strang.
Unser aktueller halbherziger Wischiwaschi-Ansatz zieht Einschränkungen unnötig in die Länge und vergrössert fortlaufend das Leiden. Für die Sterbenden und ihre Angehörigen. Für die, die auch Monate nach einer überstandenen Corona-Infektion noch unter Langzeitfolgen leiden und nicht mehr arbeiten können. Für das weiterhin stark geforderte Gesundheitspersonal. Für die Restaurants, die noch lange werden geschlossen bleiben müssen, wenn wir so weitermachen. Für die anderen Geschäfte, die Hotels und weitere Betriebe, deren Überleben je länger je ungewisser wird. Und auch für unseren Gemütszustand.
Die Strategie der Grünen Zonen von Professor Yaneer Bar-Yam zeigt einen umsetzbaren Weg auf, Fallzahlen schnell zu senken und diese Erfolge auch zu verteidigen. Und damit ein fast vollständig normales Leben zu ermöglichen. Neuseeland und Australien haben bewiesen, dass diese Ziele nicht illusorisch sind. Auch Länder, die keine Inseln sind, können ihrem Beispiel folgen. Und damit eine Rückkehr zur Normalität ermöglichen — auch ohne Herdenimmunität.
Unser Bundesrat sollte sich ernsthaft mit diesen Themen beschäftigen. Und auf die Experten hören. Anstatt sich auf Ausreden zu konzentrieren und immer und immer wieder dieselben Fehler zu wiederholen.
